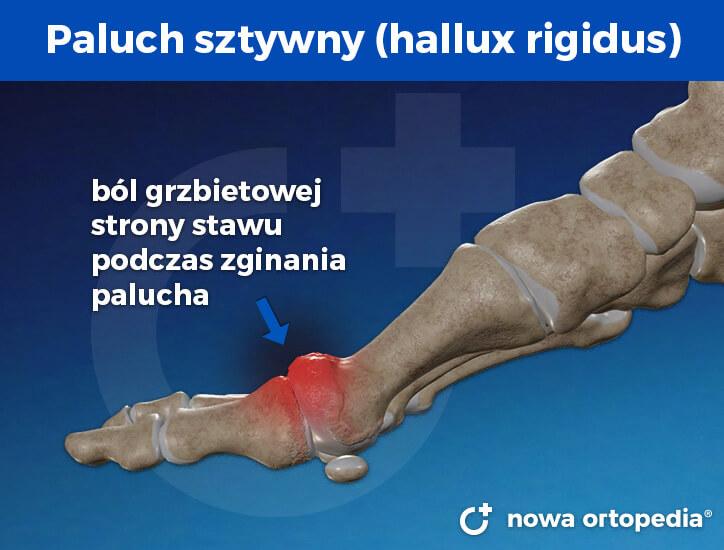
Paluch sztywny (hallux rigidus) polega na postępującym ograniczeniu zgięcia grzbietowego palucha, czemu towarzyszą dolegliwości bólowe pierwszego stawu śródstopno-paliczkowego (I MTP, metatarsophalangeal joint). Wybór metody operacyjnej zależy od stopnia zaawansowania choroby – początkowe stadia można zaopatrzyć zabiegiem cheilectomii z wykonaniem opcjonalnych procedur dodatkowych. W przypadku zaawansowanego zwyrodnienia operacja palucha sztywnego może polegać na usunięciu zmian zwyrodnieniowych i całkowitym usztywnieniu stawu (artrodeza I MTP) lub wykonaniu endoprotezoplastyki (wszczepieniu sztucznej protezy stawu).
Operacje palucha sztywnego w Krakowie - umów wizytę u ortopedy
Jak wygląda paluch sztywny?
Przyczyną bólu jest konflikt po stronie grzbietowej stawu, gdy górna krawędź paliczka bliższego uderza o powierzchnię głowy kości śródstopia.
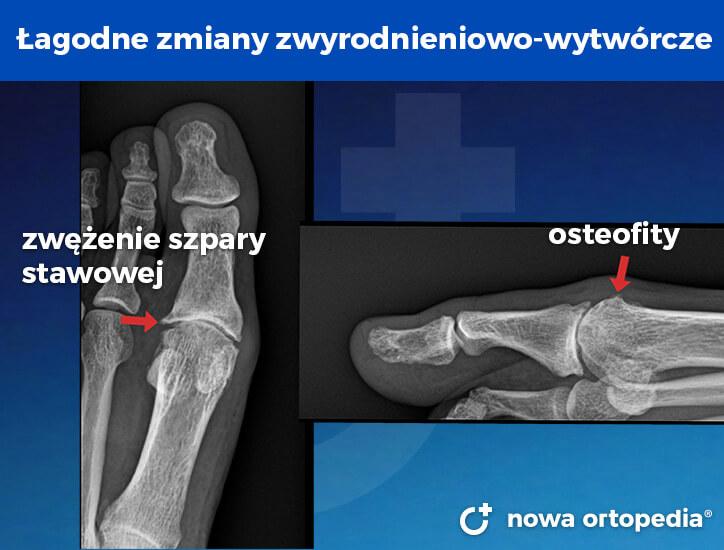
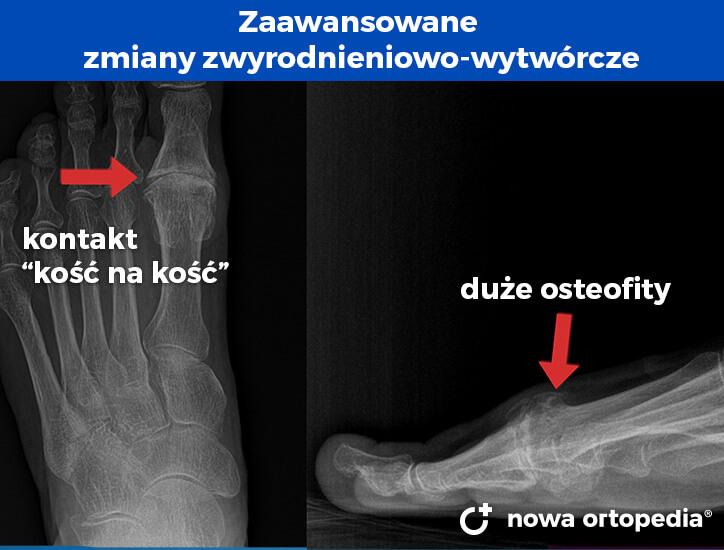
Konflikt kostny wynika z obecności zmian zwyrodnieniowo-wytwórczych, które ograniczają bierne zgięcie grzbietowe palucha. Na obrazach RTG stwierdza się zwężenie szpary stawowej oraz obecność wyrośli kostnych (osteofitów).
Poniższe zmiany zwyrodnieniowo-wytwórcze kwalifikują paccjenta do zabiegu cheilectomii.
Na poniższych radiogramach widzimy natomiast zaawansowane zwyrodnienie (artrozę) stawu MTP. w takich przypadkach ortopeda rozważa wykonanie artrodezy lub wszczepienia endoprotezy (sztucznego implantu stawu).
Operacja palucha sztywnego
Leczenie operacyjne podejmuje się u osób z dużymi dolegliwościami bólowymi i z ograniczeniem ruchomości stawu, a także w przypadku, gdy leczenie zachowawcze pozostaje nieskuteczne. Kwalifikacja do odpowiedniego rodzaju zabiegu operacyjnego uwzględnia stopień zaawansowania palucha sztywnego określany na podstawie zdjęć RTG, poziom aktywności pacjenta oraz jego oczekiwania co do efektu po zabiegu. Zastosowanie leczenia operacyjnego pozwala na skuteczną niwelację dolegliwości bólowych, swobodny chód, a nawet podejmowanie aktywności sportowej jak bieganie.
Cheilektomia
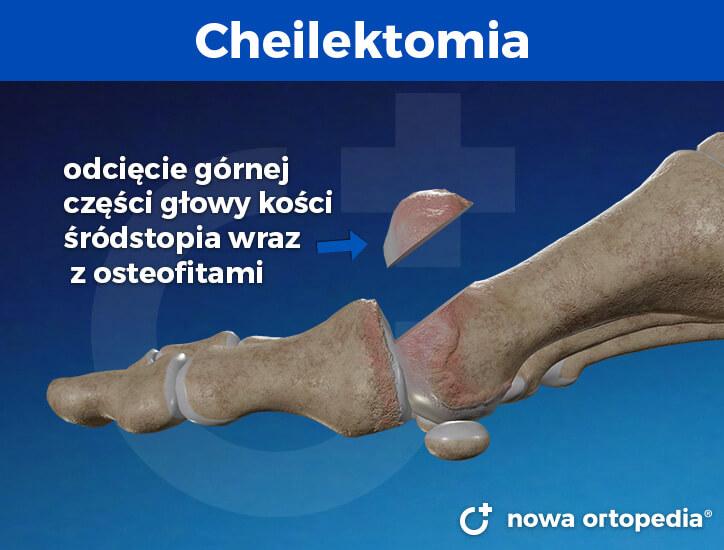
Cheilektomia polega na usunięciu wyrośli kostnych, które powstały w wyniku zmian zwyrodnieniowych. Chirurg wycina jedną czwartą grzbietowej części głowy kości śródstopia razem z osteofitem. Uwalnia również zrosty i zwłóknienia w obrębie stawu palucha. Zabieg powinien umożliwić zwiększenie zakresu zgięcia grzbietowego do minimum 60 stopni – ruchomość palucha sprawdzana jest śródoperacyjnie. Cheilektomię przeprowadza się u osób młodych, u których na radiogramach stwierdza się mały ubytek chrząstki głowy kości śródstopia. Wykonuje się także cheilektomię połączoną z osteotomią klinową Moberga, która uwzględnia przecięcie paliczka bliższego palucha i korekcję jego osi w celu uzyskania jeszcze większego zakresu ruchu zgięcia palucha. Wybór ostatecznej techniki zależy od indywidulanych warunków anatomicznych stopy pacjenta oraz biegłości chirurga w stosowanych procedurach operacyjnych.
Procedury dodatkowe - uzupełniające cheilektomię
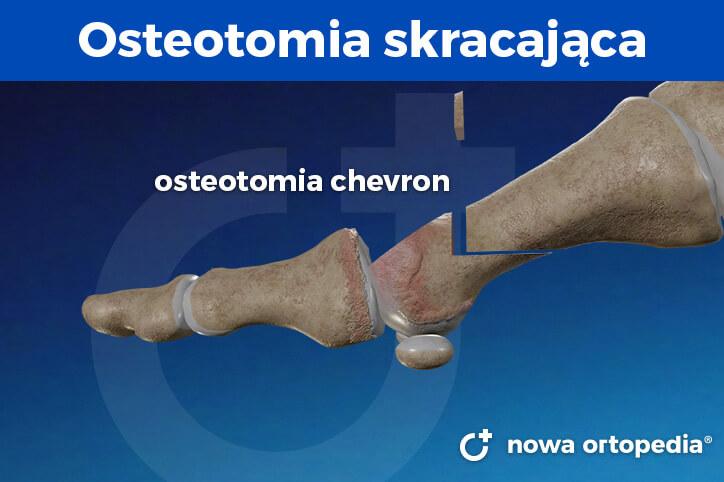
Osteotomia skracająca I kość śródstopia
Celem skrócenia pierwszej kości śródstopia jest odbarczenie stawu śródstopno-paliczkowego palucha i zmniejszenie napięcia tkanek miękkich otaczających staw. Skrócenie kości śródstopia można osiągnąć poprzez wykonanie zmodyfikowanej osteotomii chevron z wycięciem górnego ramienia.
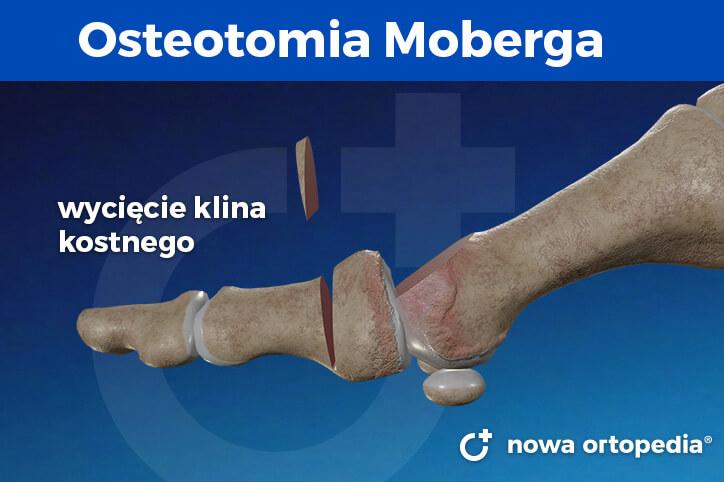
Osteotomia Moberga
Osteotomia Moberga umożliwia uzyskanie dodatkowego zakresu zgięcia grzbietowego palucha. Procedura polega na wycięciu klina kostnego w obrębie paliczka bliższego palucha i zespoleniu kości po korekcji w kierunku ustawienia grzbietowego palucha (osteotomia klinowa zamykająca).
Artrodeza
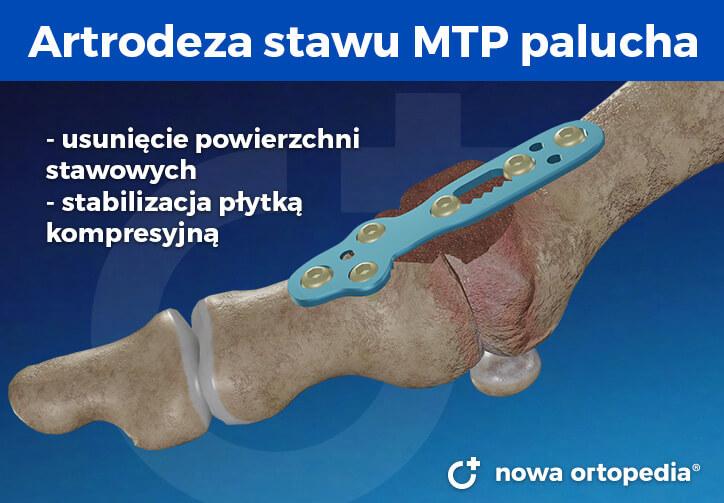
Artrodeza (usztywnienie) stawu śródstopno-paliczkowego stanowi „złoty standard” leczenia zaawansowanych postaci palucha sztywnego, zwłaszcza jeśli schorzenie rozwija się na podłożu zapalnym. Zabieg polega na wycięciu powierzchni stawowych, a następnie trwałym usztywnieniu stawu za pomocą specjalnych śrubek. Paluch zostaje ustawiony w pozycji około 25 stopni zgięcia grzbietowego, co umożliwia pacjentowi swobodne podejmowanie większości aktywności. Dolegliwości bólowe stawu palucha zostają zniesione, a komfort życia ulega wyraźnej poprawie. Dobrze przeprowadzony zabieg artrodezy przynosi trwałe efekty, a powikłania zdarzają się bardzo rzadko. Po zabiegu przodostopie wymaga odciążenia aż do uzyskania zrostu kości – przez około 6 tygodni pacjent powinien nosić specjalne obuwie „Gejszy” umożliwiające chód, a jednocześnie odciążające operowaną okolicę.
Artroplastyka resekcyjna Kellera wykonywana jest u osób starszych powyżej 60 roku życia i prowadzących siedzący tryb życia. Zabieg polega na wycięciu jednej trzeciej paliczka bliższego palucha. Obciążanie kończyny w normalnym obuwiu jest możliwe w krótszym okresie czasu w porównaniu do artrodezy. Umożliwia to wczesną pionizację i poruszanie się osobom starszym bez konieczności długiego noszenia buta odciążającego. Zabieg ten niesie jednak za sobą większe ryzyko powikłań, w związku z czym nie powinno się go wykonywać u młodych aktywnych osób.
Endoproteza stawu MTP palucha
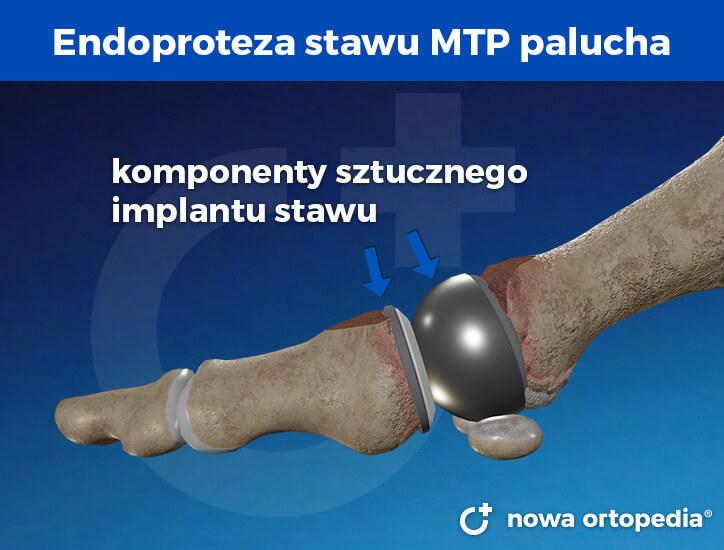
Endoprotezoplastyka stawu śródstopno-paliczkowego palucha
Wszczepienie sztucznej protezy stawu śródstopno-paliczkowego umożliwia przywrócenie ruchomości palucha w zaawansowanym stadium choroby zwyrodnieniowej. Obecnie trwają dyskusje co do trwałości sztucznego stawu i ryzyka zwichnięcia czy obluzowania protezy. Dzięki postępowi inżynierii biomedycznej produkowane są coraz bardziej nowoczesne i trwalsze w użytkowaniu modele endoprotez, co rodzi nadzieję na zastosowanie endoprotezoplastyki u szerszego grona pacjentów.
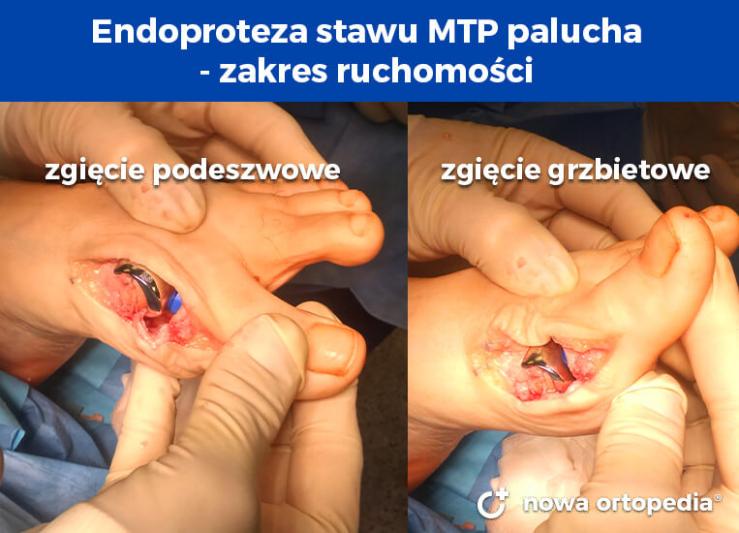
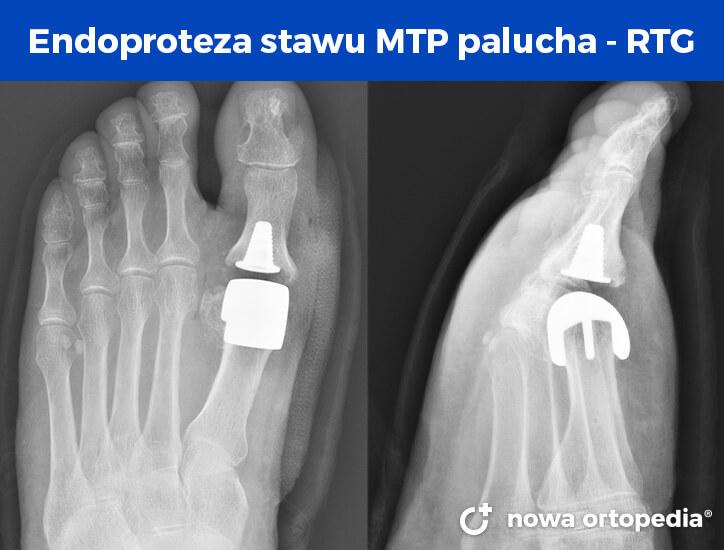
Operacja palucha sztywnego - podsumowanie
Wybór metody operacyjnej zależy od stopnia zaawansowania schorzenia, stanu ogólnego zdrowia pacjenta,a także jego preferencji oraz oczekiwań co do poziomu aktywności po operacji. W niektórych przypadkach stosuje się połączenie różnych metod w celu uzyskania optymalnych rezultatów. Przed podjęciem decyzji o zabiegu operacyjnym zaleca się konsultację z ortopedą, który po dokładnym zbadaniu pacjenta i ocenie stopnia zaawansowania schorzenia będzie w stanie zaproponować odpowiednią metodę leczenia.
Paluch sztywny operacja - ważne informacje
|
Czas trwania zabiegu ( zależny od metody) |
50 - 120 minut |
| Badania wymagane do zabiegu | podstawowe - zakładka przygotowanie do operacji |
| Znieczulenie | blok okołokostkowy lub podpajęczynówkowe |
| Pobyt w Szpitalu | min 3 - 6 godzin po operacji |
| Okres znacznej dysfunkcji | 3 tygodnie - chodzenie o kulach w specjalnym bucie |
| Okres ograniczonej dysfunkcji | do 6 tygodni - specjalny but ortopedyczny |
| Zdjęcie szwów - pierwsza wizyta | 12 - 18 dni |
| Zmiana opatrunków | co 3 - 4 dni |
| Przeciwwskazania do zabiegu | palenie tytoniu, zaburzenia krzepliwości krwi |
Operacja palucha sztywnego - rozwiązanie Twoich wątpliwości
Jakie są możliwe metody leczenia operacyjnego palucha sztywnego?
Różne podejścia operacyjne mogą być stosowane w leczeniu palucha sztywnego. Procedury obejmują cheilektomię, osteotomię skracająca I kość śródstopia, artrodezę, wszczepienie sztucznego implantu stawu śródstopno-paliczkowego palucha. Wybór metody zależy od stopnia zaawansowania schorzenia oraz oczekiwań pacjenta co do powrotu do aktywności.
Jak długo potrwa rekonwalescencja po operacji?
Czas rekonwalescencji może się różnić w zależności od rodzaju operacji i indywidualnych czynników. W większości przypadków pacjenci powracają do normalnych aktywności po 6 tygodniach (kiedy potwierdzany jest zrost kości), ale pełny powrót do aktywności może zająć kilka miesięcy (3-5 miesięcy).
Czy operacja palucha sztywnego zapewni całkowitą ulgę od bólu?
Operacja ma na celu poprawę funkcji stawu i zmniejszenie bólu, ale rezultaty mogą się różnić w zależności od stopnia zaawansowania schorzenia oraz indywidualnych uwarunkowań zdrowotnych. W przypadku zaawansowanych przypadków palucha sztywnego należy liczyć się z koniecznością trwałego usztywnienia stawu (artrodezy) - poruszanie palcem po operacji nie będzie możliwe.
Czy po operacji będę mógł/mogła wrócić do aktywności fizycznej?
Po odpowiedniej rekonwalescencji i rehabilitacji, większość pacjentów może powrócić do aktywności fizycznej, jednak intensywność i rodzaj aktywności mogą się różnić w zależności od rodzaju operacji i indywidualnych czynników.
Jakie są możliwe ryzyka związane z operacją?
Choć większość operacji przebiega bez powikłań, istnieje ryzyko związane z każdą procedurą chirurgiczną, takie jak infekcje, krwawienia, zrosty tkankowe czy reakcje alergiczne. Przed operacją lekarz omówi wszystkie potencjalne ryzyka i pomoże Ci zrozumieć, jak je minimalizować.
Kiedy po operacji palucha sztywnego można chodzić?
W większości przypadków chodzenie możliwe jest zaraz po operacji pod warunkiem noszenia specjalnej ortezy - buta odciążającego przodostopie. But możesz nabyć wcześniej we własnym zakresie lub kupić na miejscu w szpitalu. Chodzenie w ortezie jest konieczne, gdy lekarz podczas operacji przeciął kość i musi się ona na nowo zrosnąć - trwa to około 6 tygodni.
Nasz doświadczony zespół lekarzy ortopedów jest gotowy, by odpowiedzieć na Twoje pytania i pomóc Ci podjąć najlepszą decyzję dotyczącą Twojego leczenia.